Угревая болезнь. (Акне).
Угревая болезнь (акне, вульгарные или юношеские угри) – одно из самых распространенных кожных заболеваний. По статистическим данным, угревой сыпью страдают до 80 - 90% подростков, 8% людей в возрасте от 25 до 34 лет и 5% – в возрасте 35 - 44 лет. У 14% детей и подростков это заболевание протекает в среднетяжелой и тяжелой форме, что может сопровождаться психологическими и социальными проблемами.
Угревая болезнь одинаково часто встречается у мужчин и женщин, но тяжелым формам больше подвержены мужчины.
Несмотря на распространенность этого заболевания, только 15 -20% обращаются к дерматологу. Остальные предпочитают самостоятельно использовать косметологические средства, процедуры или рассматривают проявления угревой болезни как возрастные нарушения, которые скоро исчезнут.
Стоимость приема 480р.
Угревая болезнь обычно проявляется в период полового созревания. Среди факторов, провоцирующих возникновение или обострение заболевания, выделяют внутренние и внешние.
Внутренние:
· наследственность (вероятность тяжелых форм акне выше, если у одного или обоих родителей была угревая болезнь)
· раса (представители негроидной и азиатской рас болеют реже)
· гормональные нарушения
· различные заболевания
Внешние:
· Эмоциональные перегрузки, стрессы
· избыточное УФ облучение
· влажный жаркий климат
· неумеренное использование косметических средств
· лекарственные средства (соли лития, фенитоин, кортикостероиды, витамины и т.д.)
· профессиональные вредности (контакт со смазочными маслами, диоксином, нефтепродуктами)
· сдавливание кожи (привычка подпирать лицо рукой или прижимать телефонную трубку)
Никакие пищевые продукты (ни шоколад, ни масло, ни жирная пища) не бывают причиной появления угрей.
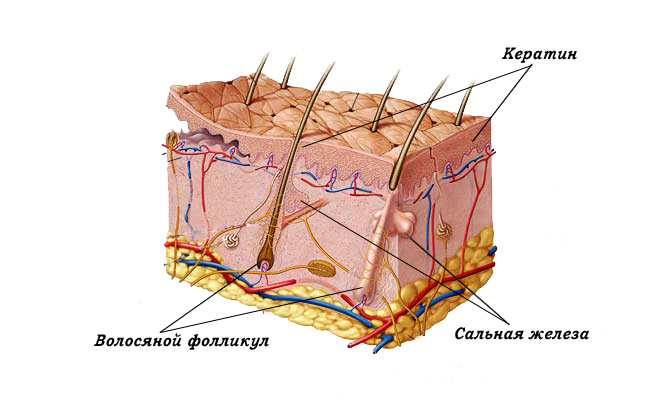
В процессе возникновения угревой сыпи можно выделить следующие моменты:
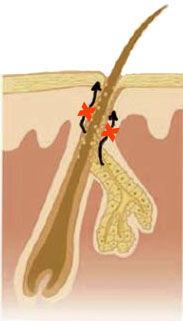 сужение устья волосяного фолликула (ретенционный гиперкератоз), что приводит к нарушению оттока кожного сала
сужение устья волосяного фолликула (ретенционный гиперкератоз), что приводит к нарушению оттока кожного сала
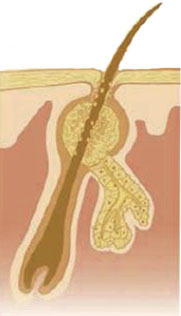 под воздействием андрогенов на сальные железы, увеличивается секреция кожного сала
под воздействием андрогенов на сальные железы, увеличивается секреция кожного сала
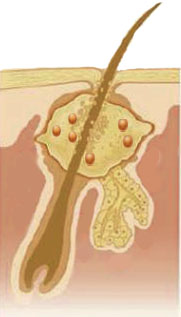 создается благоприятная среда для Propionibacterium acnes, которые начинают активно расщеплять жиры до свободных жирных кислот, избыток кожного сала и жирные кислоты вызывают в сальных железах и волосяном фолликуле воспалительную реакцию
создается благоприятная среда для Propionibacterium acnes, которые начинают активно расщеплять жиры до свободных жирных кислот, избыток кожного сала и жирные кислоты вызывают в сальных железах и волосяном фолликуле воспалительную реакцию
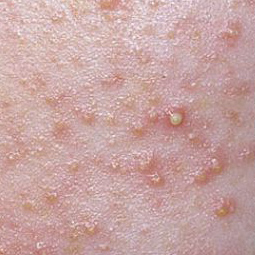
происходит закупорка волосяного фолликула роговыми массами (слущенный эпителий в смеси с густым салом), образуется белый (закрытый) комедон
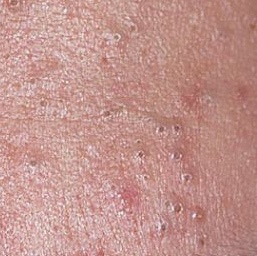
если устье фолликула открыто — роговые массы продвигаются в устье фолликула подобно пробке и образуется черный (открытый) комедон
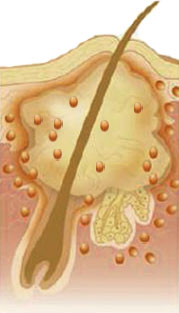 Застоявшееся кожное сало в блокированных сальных железах разлагается, являясь хорошей питательной средой для разнообразных бактерий. Растянутые стенки волосяного фолликула могут прорваться — тогда его содержимое (кожное сало, жиры, свободные жирные кислоты, кератин) проникает в более глубокие слои кожи, вызывая воспалительный процесс там. Образуются папулы, пустулы, узлы, а при заживлении образуются рубцы.
Застоявшееся кожное сало в блокированных сальных железах разлагается, являясь хорошей питательной средой для разнообразных бактерий. Растянутые стенки волосяного фолликула могут прорваться — тогда его содержимое (кожное сало, жиры, свободные жирные кислоты, кератин) проникает в более глубокие слои кожи, вызывая воспалительный процесс там. Образуются папулы, пустулы, узлы, а при заживлении образуются рубцы.
ЛЕЧЕНИЕ:
Основная задача лечения угревой болезни – полное клиническое разрешение воспалительных
элементов угревой сыпи, предотвращение появления новых поствоспалительных осложнений (дисхромии, рубцов) и, по возможности, коррекция уже имеющихся. Перед началом лечения рекомендуется пройти необходимое обследование:
- Общий анализ крови
- Биохимический анализ крови (общий билирубин и его фракции, ALAT, ASAT, триглицериды, общий холестерин, щелочная фосфотаза, креатинин, глюкоза)
- Бакпосев на микрофлору с определением чувствительности к антибиотикам
- Исследование гормонального статуса, УЗИ органов малого таза (у женщин с нарушениями менструального цикла, поликистозом яичников)
- Исследование крови на сифилис (при высыпаниях на теле)
По показаниям консультации эндокринолога, гинеколога, психоневролога и других специалистов.
При лечении следует, по возможности избегать провоцирующих факторов: избыточное УФ облучение, лекарственные препараты, содержащие йод, литий, витамины В2, В6, В12, чрезмерные физические и эмоциональные нагрузки и т.д.. Еще раз хочется подчеркнуть, что пищевые продукты не влияют на тяжесть угревой болезни и не вызывают обострений.
 Для эффективного лечения угревой болезни необходимо воздействие на все процессы, ответственные за возникновение заболевания. Применяются препараты, снижающие избыточную выработку кожного сала, нормализующие процессы кератинизации, противовоспалительные и антимикробные средства.
Для эффективного лечения угревой болезни необходимо воздействие на все процессы, ответственные за возникновение заболевания. Применяются препараты, снижающие избыточную выработку кожного сала, нормализующие процессы кератинизации, противовоспалительные и антимикробные средства.
Препараты, применяемые для лечения акне, можно разделить на местного и системного действия. Если при легкой степени угревой болезни можно ограничиться только наружными средствами, то при среднетяжелой и тяжелой обязательно сочетание местного лечения с препаратами системного воздействия.
Наиболее эффективные лекарственные препараты для наружного лечения:
• 0,1% адапален (Дифферин , Клензит) гель, крем, который обладает мощным антикомедогенным (предотвращает образование новых комедонов) и комедонолитическим (разрушает уже имеющиеся комедоны) действием, выраженным противовоспалительным и себостатическим эффектом (снижает избыточную выработку кожного сала). Крем или гель наносят на пораженные участки кожи тонким слоем 1 раз в день на ночь. Курс лечения составляет 3-6 месяцев.
• изотретиноин (Ретиноевая мазь 0,05%, 0,1% мазь) местно в вечернее время 1 раз в день в течение 3–6 месяцев (снижает образование кожного сала, облегчает его эвакуацию, уменьшает воспалительную реакцию вокруг желез).
• бензоила пероксид 2,5-10% (Базирон АС, Экларан, Десквам, ОКСИ-5,10 и др.), который обладает мощным антимикробным действием без развития микробной устойчивости к препарату. Базирон АС оказывает дополнительно комедонолитическое, противовоспалительное, себостатическое действие. Базирон АС назначают 1-3 раза в день на пораженные участи кожи. Средний курс лечения 3 месяца.
• азелаиновая кислота (Скинорен) обладает антибактериальным, противовоспалительным, кератолитическим действием. Применяется 1—2 раза в день, в течение 3—6 месяцев (возможно постоянное применение). Клиническое улучшение наступает в среднем через 2–4 недели лечения.
При пустулезном (гнойничковом) характере угревой сыпи местно применяются Клиндамицин 1% гель, 2 р/сут, 3—5 нед; Линкомицин 3—5% мазь, 2 р/сут, 3—5 нед; Метронидазол, 1% гель, 2 р/сут, 3—5 нед; Фузидовая кислота, 2% гель, 2 р/сут, 3—5 нед; Эритромицин, 1—5% р-р или мазь, 2 р/сут, 3—5 нед; Цинка гиалуронат 1—2 р/сут, 8—12 нед.
Лекарственные средства для лечения угревой болезни системного действия можно разделить на 3 группы:
1. Системные ретиноиды (вещества близкие по структуре с витамином А)
2. Антибактериальные препараты системного действия
3. Гормональные препараты
Системные ретиноиды воздействуют на все звенья патологического процесса при угревой болезни, но обладая очень мощным лечебным действием, имеют достаточно большое количество противопоказаний и побочных действий. При легкой и средней степени тяжести может применяться Ретинол (витамин А) 100–300 тыс. МЕ 1 р/сутки в течение 3–4 месяцев (до 6 месяцев). В более тяжелых случаях применяется Изотретиноин (Роаккутан, Акнекутан) внутрь 0,5—1 мг/кг (максимальная суточная доза —60—80 мг) 1 р/сут, 2—4 нед. В дальнейшем дозу постепенно снижают (кумулятивная доза не должна превышать 150 мг/кг). Общая продолжительность лечения составляет 4—6 мес. Не рекомендуется применение в летние месяцы. Перед назначением препарата и на протяжении всего лечения обязателен ежемесячный контроль биохимических показателей крови (билирубин, ALAT, ASAT, триглицериды, холестерин).
Из-за противопоказаний к применению и возможных осложнениях в процессе терапии, назначение и дальнейшее лечение должно проходить под контролем врача дерматолога.
Антибактериальные препараты системного действия применяются при выраженном инфекционно-воспалительном процессе (большое количество папуло-пустулезных высыпаний, при инфильтративных, узловато-кистозных элементах) или если местные антибактериальные средства оказались неэффективны. Курс лечения от 2-4 недель до нескольких месяцев. Чаще всего применяются препараты тетрациклиновой группы (доксициклин), макролиды (эритромицин, джозамицин и др.), ко-тримоксазол.
Гормональные препараты применяются у женщин после исследования гормонального фона и консультации с гинекологом-эндокринологом. Применяются комбинированные средства сочетающие эстрогены и гестагены (Диане-35, Марвелон и др.), курс лечения 6-9 циклов. Иногда они применяются в сочетании с антиандрогенными препаратами (Андрокур). У женщин после 30 лет применяется Спиронолактон (Верошпирон) внутрь 100–200 мг/сутки утром до 6 месяцев.
Дополнительные методы, применяемые при лечении угревой болезни:
• Аутогемотерапия рекомендуется при тяжелых формах угревой сыпи. Производится забор крови из локтевой вены и вводится внутримышечно по схеме: 2,0—4,0—6,0—8,0—10,0—8,0—6,0—4,0—2,0 мл через день (противопоказано при заболеваниях сердечно-сосудистой системы, печени, почек, активных формах туберкулеза)
• Физиотерапевтические методы для ускорения разрешения воспалительных элементов угревой сыпи (Электрофорез с 10—30% раствором ихтиола 2—3 р/нед, на курс 5—10 процедур; Криомассаж 2–3 р/нед, 10–15 сеансов)
• Внутриочаговое введение триамцинолона с 4% гентамицином (в соотношении 1:1–3) 1 р/нед является наиболее эффективным методом лечения узловато-кистозных элементов
Коррекция поствоспалительных изменений кожи (дисхромии, псевдоатрофия, рубцы):
• Микрокристаллическая дермабразия (только после полного купирования воспалительного процесса на коже). На курс 5–15 процедур 1 р/нед. Избегать инсоляции во время проведения процедур и 1 месяц после лечения
• Поверхностные химические пилинги гликолевой кислотой (30–70%, рН < 3,5) 1 р/нед, на курс 6–10 процедур
• Дермабразия, СО2-лазерная шлифовка кожи (только после полного купирования воспалительного процесса на коже)
Оценка эффективности лечения угревой болезни и прогноз.
При эффективном лечении воспалительные элементы разрешаются к 4-6 неделе терапии (зависит от тяжести заболевания, индивидуальных особенностей организма, проводимого лечения и т.д.), после чего необходимо проведение противорецидивной терапии преимущественно средствами для местного применения с периодическим наблюдением у дерматолога.
К 20-25 годам у более 80 % пациентов угревая болезнь разрешается, у оставшихся может продолжаться до 35 лет и старше. При отсутствии своевременного адекватного лечения у 35–95% больных угревая сыпь приводит к формированию рубцов на коже.
Основные правила по уходу за кожей при акне:
1. Не давить! Вред от этой процедуры известен практически всем, но далеко не всех это останавливает. Инфекция, при механическом воздействии, распространяется на непораженные участки и проникает в более глубокие слои кожи, вызывая воспаление там, что часто завершается формированием рубцов.
2. Не загорать! Избыточное УФ облучение приводит к обострению угревой болезни.
3. Не злоупотреблять косметическими средствами! Несмотря на заверения настойчивой рекламы, многие средства «глубоко очищающие кожу», «проникающие в поры и удаляющие из них инфекцию и избыток кожного жира» часто содержат большие концентрации спиртов и различных растительных экстрактов, которые временно убирая избыточный жир с кожи, при длительном применении вызывают раздражение и сухость кожи и усиливают воспаление. Реакция кожи на применяемые средства индивидуальна и даже косметика с пометкой oil-free или non-comedogenic не гарантирует, что ее применение не приведет к обострению угревой болезни. Ну и, конечно, не стоит замазывать угревую сыпь тональным кремом.
4. Не умываться слишком часто! Достаточно утром и вечером умыться водой без применения косметических средств, что не будет приводить к излишней сухости кожи и провоцировать обострение.
5. Не сдавливать кожу лица! Привычка подпирать лицо рукой или прижимать телефонную трубку может приводить к обострению угревой болезни.
Ну и, разумеется, не стоит пытаться справиться с заболеванием самостоятельно. Большинство обращаются к дерматологу только после безуспешных попыток справиться с угревой сыпью самостоятельно. Акне, как и любое заболевание, легче лечить на ранних стадиях. Своевременно назначенное адекватное лечение и последующее периодическое наблюдение у врача-дерматолога позволит избежать большинства проблем связанных с угревой болезнью и свести к минимуму возможные осложнения.